他院でインプラント治療を断られた方の中には、適切な骨造成を組み合わせることで治療が可能になるケースが少なくありません。
骨の状態は、レントゲンやCT撮影による精密検査によって詳しく評価することができます。
 医療法人社団 誠慎会|峯歯科 高輪松ケ丘
医療法人社団 誠慎会|峯歯科 高輪松ケ丘
他の歯科医院で「骨が足りないのでインプラントはできません」と言われた経験はありませんか?
そのような経験をされた方にとって、この言葉はとても大きな失望だったと思います。
しかし、骨が足りないからといって、必ずしもインプラント治療を諦める必要はありません。
現代の歯科医療では、不足している骨を増やす「骨造成」と呼ばれる技術が発展しており、他院で断られたケースでも治療できる可能性があります。
この記事では、骨造成の代表的な3つの技術を、その仕組みや特徴とともにわかりやすく解説します。

インプラントとは、失った歯の代わりに顎の骨に人工の歯根を埋め込む治療法です。
この人工歯根は、顎の骨にしっかりと固定されることで初めて機能します。
そのため、インプラントを安定して埋め込むためには、十分な骨の量と、インプラントを支えられるだけの骨の質が必要です。
骨の量が少なすぎると、インプラントが骨の外に飛び出してしまったり、神経や血管を傷つけるリスクが高まったりするため、治療が難しくなります。
顎の骨が減ってしまう原因は、大きく分けて次の3つが挙げられます。
歯を失った後、その周囲の骨は徐々に吸収(体に吸収されて量が減ること)されていきます。
これは、歯がなくなることで骨への刺激がなくなり、骨を維持するための信号が伝わらなくなるためです。
歯を抜いてから時間が経てば経つほど、骨の吸収は進みやすくなります。
歯周病は、歯茎や顎の骨を破壊する病気です。
重度の歯周病になると、歯を支えている骨が大きく失われ、インプラント治療に必要な骨の量を下回るケースがあります。
もともと顎の骨が薄い体質の方や、上顎の奥歯の付近に「上顎洞(じょうがくどう)」と呼ばれる空洞が大きく発達している方も、骨の量が不足しやすい傾向があります。
骨が少ないからといって、すべてのケースでインプラントが不可能というわけではありません。
骨造成技術を活用することで、不足している骨を補い、インプラント治療が可能になる場合があります。
大切なのは、骨造成に精通した歯科医師に相談し、自分の状態に合った治療法を検討することです。
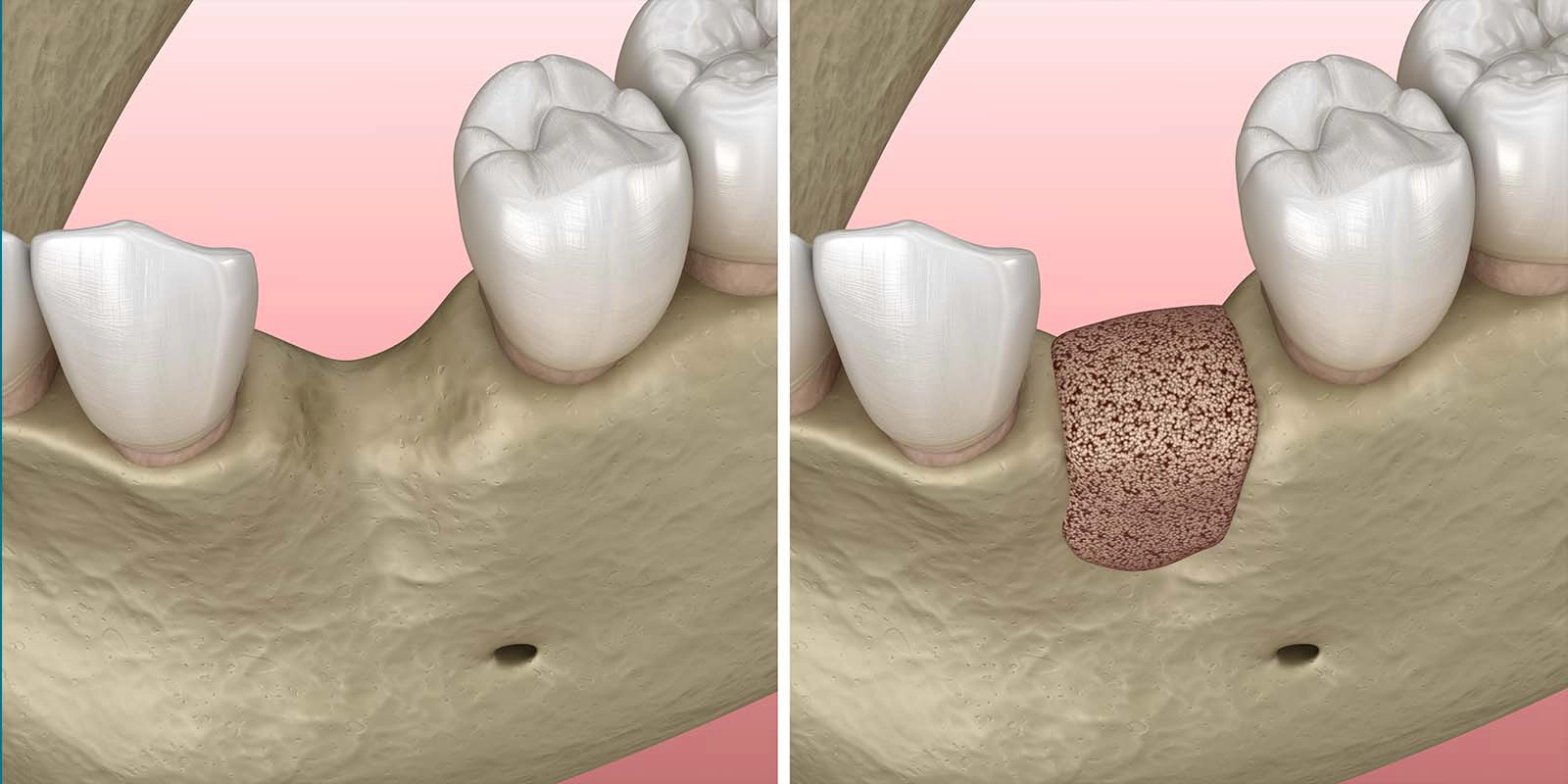
GBR法(Guided Bone Regeneration:誘導骨再生法)は、骨を増やしたい部分に特殊な膜(メンブレン)を置き、骨が再生するためのスペースを確保しながら新しい骨の形成を促す方法です。
人間の体には、傷ついた骨を再生しようとする働きが備わっています。
しかし、骨が再生するよりも早く歯茎の細胞や結合組織が入り込んでしまうと、骨の再生が妨げられてしまいます。
GBR法では、膜でその侵入を防ぎ、骨が確実に再生できる環境を整えます。
GBR法は、インプラントを埋め込む部位の骨の幅が不足している場合や、骨の欠損がある程度限られた範囲に収まっている場合に多く使われます。
インプラントの埋め込みと同時に行うこともあれば、骨の再生が完了してからインプラントを埋め込む場合もあり、骨の状態によって手順が異なります。
GBR法では、骨が再生するスペースを支えるために「骨補填材(こつほてんざい)」と呼ばれる材料を使用することがあります。
骨補填材には動物由来のものも存在しますが、感染リスクや生体との相性(生体親和性)を考慮した材料選びが重要です。
上顎の奥歯の上には「上顎洞(副鼻腔の一部で、鼻の横にある空洞)」が存在します。
歯を失った後、上顎洞は下方向に拡大しやすく、その結果としてインプラントを埋め込む部分の骨の高さが不足してしまうことがあります。
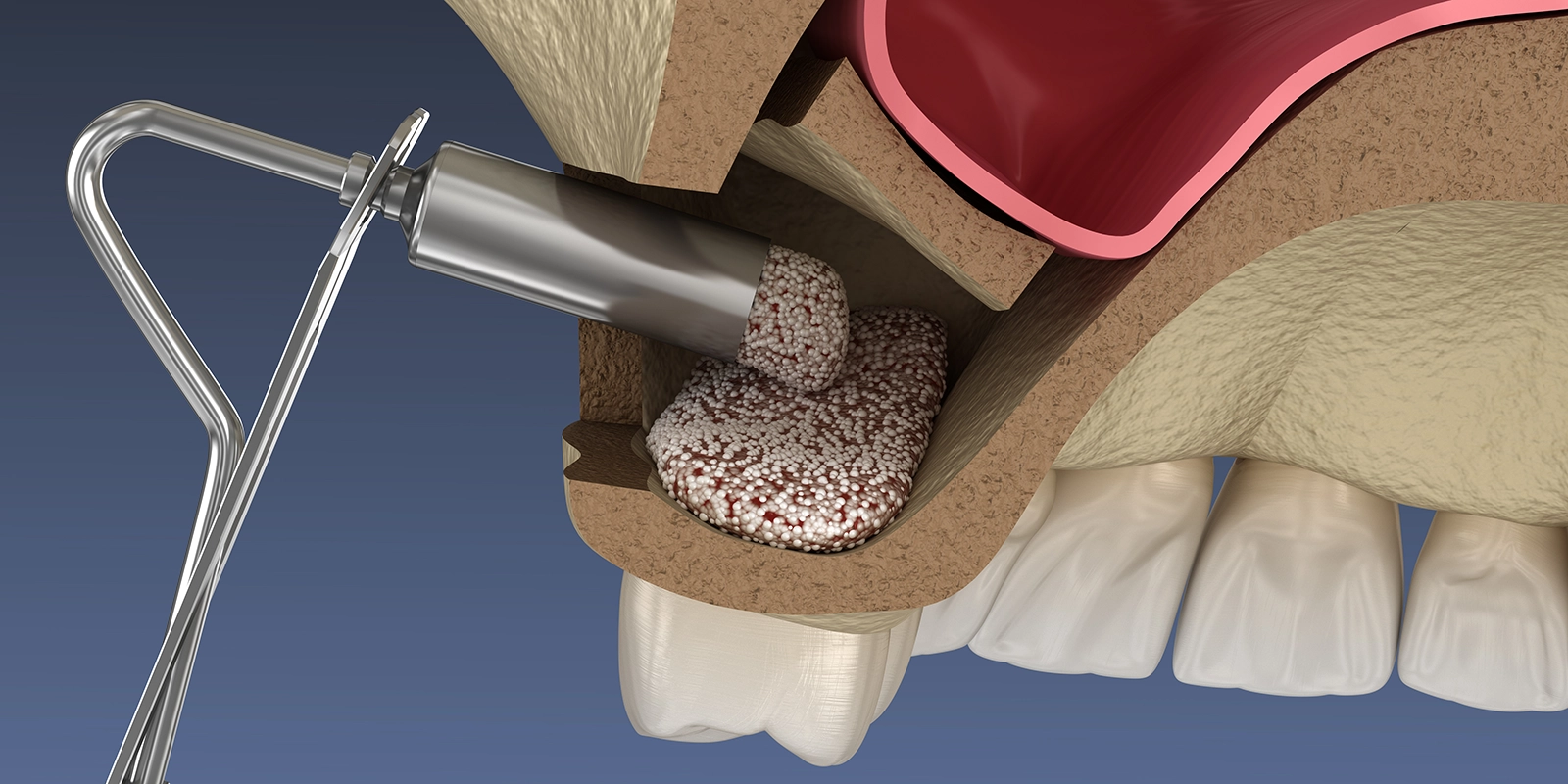
このような場合に使われるのが、サイナスリフトまたはソケットリフトという骨造成技術です。
サイナスリフトは、頬側の歯茎を切開して上顎洞の側壁に小さな窓を開け、上顎洞の粘膜(シュナイダー膜)を上方に持ち上げてできたスペースに骨補填材を入れる手術です。
このスペースに骨が再生されることで、インプラントを埋め込むのに十分な骨の高さを確保できます。
骨が大幅に不足しているケース(残存骨の高さが5mm以下など)に適用されることが多く、インプラントの埋め込みとは別の手術として行われる場合が多いです。
ソケットリフトは、インプラントを埋め込む穴(ソケット)を通じて、内側から上顎洞の粘膜を押し上げる方法です。
サイナスリフトより切開範囲が小さく、体への負担が少ない反面、適応できる骨の量には一定の条件(残存骨の高さが5mm以上程度)があります。
骨の状態によってサイナスリフトかソケットリフトかを選択することになるため、精密な検査と診断が不可欠です。
自家骨移植とは、患者さん自身の体の別の部位から骨を採取し、骨が不足している箇所に移植する方法です。
自分の骨を使うため、免疫反応(体が異物を排除しようとする反応)が起きにくく、移植した骨が定着しやすいという特徴があります。
大きな骨欠損や、他の骨造成法だけでは補いきれないケースで選択されることがあります。
CGF(Concentrated Growth Factors:濃縮成長因子)とは、患者さん自身の血液を採取・遠心分離することで作られる、成長因子を豊富に含むゲル状の物質です。
成長因子とは、細胞の増殖や組織の修復を促すタンパク質の総称で、骨や歯茎の再生を助ける働きがあります。
当院では、骨補填材と組み合わせてCGFを使用することで、自然な骨の再生を促進し、治癒期間の短縮や予後の安定に役立てています。
CGFは患者さん自身の血液から作るため、アレルギーや感染のリスクが極めて低く、安全性の高い治療材料です。
骨造成に使われる材料の中には、ウシやブタなど動物由来のものが含まれる場合があります。
こうした材料は一定の有効性が示されているものの、感染リスクや宗教・倫理的な観点から使用を避けたいという方もいらっしゃいます。
当院では、生体親和性の高い無機材料(主にハイドロキシアパタイトや β-TCPなどのリン酸カルシウム系材料)と自己組織(自己血液・自家骨)のみを骨補填材として使用しています。
これにより、体への安全性を最大限に考慮した骨造成治療を提供しています。
骨造成は、インプラント治療の中でも特に高度な技術と知識を要する分野です。
GBR法・サイナスリフト・自家骨移植のいずれも、患者さん一人ひとりの骨の状態・全身の健康状態・治療部位の解剖学的な特徴を的確に把握した上で、最適な術式と材料を選択する必要があります。
技術の選択を誤ると、骨の再生が十分に得られなかったり、インプラントの長期的な安定が損なわれたりするリスクがあります。
当院では、東京医科歯科大学大学院での研究をもとに骨造成に関する特許を取得した歯科医師が治療を担当しています。
国内における骨造成研究の第一線で得た知識と技術を、実際の臨床に反映させた治療を行っています。
治療にあたっては、学術論文や臨床データに基づいたエビデンス(科学的根拠)を重視し、患者さんの状態に応じた術式と材料を個別に選択しています。
他院でインプラント治療を断られた方の中には、適切な骨造成を組み合わせることで治療が可能になるケースが少なくありません。
骨の状態は、レントゲンやCT撮影による精密検査によって詳しく評価することができます。

「自分には骨が足りないから無理だ」と諦めてしまう前に、骨造成の専門家に一度相談することをおすすめします。
正確な診断のもとで、治療の選択肢を改めて検討することが、最善の結果につながります。